Halskræftbehandling er en kompleks proces, der kræver en individuel tilgang til hver patient og en masse praktisk erfaring fra læger. Vanskeligheder her begynder allerede med det faktum, at fra et medicinsk synspunkt eksisterer "halskræft" ikke, fordi "hals" er en almindelig definition af nakkeregionen, som er placeret foran rygsøjlen.
- Behandlingstyper
- Kemoterapi
- Strålebehandling
- Kirurgi
- Prognose og videre behandling
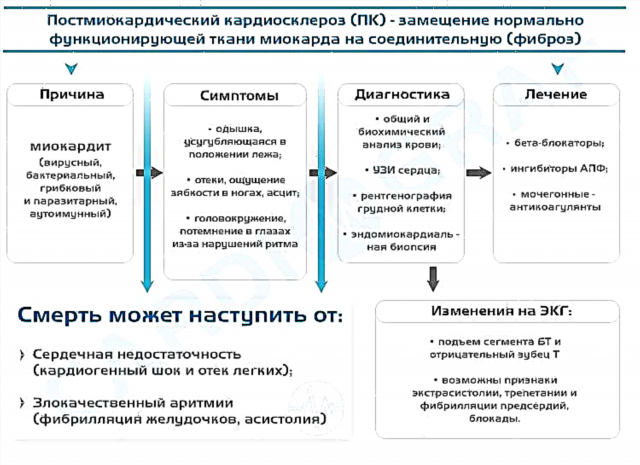
 Anatomisk omfatter dette strubehovedet, svælget, en del af spiserøret, stemmebåndene, nerve- og karbundter, muskler, binde- og epitelvæv. Og en ondartet tumor har en chance for at udvikle sig i nogen af de anførte dele, viser forskellige symptomer og præsenterer en anden grad af trussel.
Anatomisk omfatter dette strubehovedet, svælget, en del af spiserøret, stemmebåndene, nerve- og karbundter, muskler, binde- og epitelvæv. Og en ondartet tumor har en chance for at udvikle sig i nogen af de anførte dele, viser forskellige symptomer og præsenterer en anden grad af trussel.
Når man beskriver ondartede læsioner i halsen, mener læger oftest larynx- og pharyngeale tumorer. For neoplasmer i andre organer og væv gælder andre definitioner. Derfor, i denne artikel, hvor vi taler om, hvordan man behandler halskræft, vil vi primært tale om kræft i strubehovedet.
Behandlingstyper
De teknikker, der bruges til at helbrede denne sygdom, er udvalgt under hensyntagen til tumorens placering i halsen, størrelse, udviklingsstadium, tilstedeværelse eller fravær af metastase. En vigtig rolle spilles af patientens alder, almene tilstand, følgesygdomme mv.
De vigtigste metoder til terapeutiske virkninger er:
- farmakologisk terapi med specifikke lægemidler;
- strålingseksponering for ioniserende stråling;
- kirurgisk fjernelse af tumoren.
I de fleste tilfælde kan halskræft kun helbredes ved kombineret brug af disse teknikker. Så stråling og kemoterapi bruges før operation med det formål at cytoreduktion - den maksimale reduktion i antallet af kræftceller i patientens krop. Dette giver dig mulighed for at reducere mængden af kirurgisk indgreb betydeligt. Og efter kirurgisk behandling af larynxkræft er adjuverende (profylaktisk) terapi med farmakologiske lægemidler ordineret i 100% af tilfældene. En sådan effekt er nødvendig for at ødelægge alle maligne celler, der er tilbage i vævene efter kirurgisk fjernelse af tumoren.
Vigtig! I de tidlige stadier af tumorudvikling anvendes kun konservative teknikker (radio og kemoterapi). Dette gør det muligt at helbrede op til 85-90% af de tidlige kræftformer.
Kemoterapi
 Virkningen af specifikke cytostatiske lægemidler på en ondartet tumor er baseret på deres afbrydelse af celledelingsprocesserne. Som følge heraf mister kræftcellen sin evne til at formere sig og dør efter nogen tid. Effektiviteten af kemoterapi skyldes, at ondartede celler deler sig meget hurtigere og oftere og derudover har et væsentligt højere stofskifte end raske celler. Dette betyder, at kræftcelleelementer absorberer molekyler af kemoterapilægemidler meget mere intensivt, hvilket betyder, at effekten af en sådan behandling på dem vil være meget mere udtalt.
Virkningen af specifikke cytostatiske lægemidler på en ondartet tumor er baseret på deres afbrydelse af celledelingsprocesserne. Som følge heraf mister kræftcellen sin evne til at formere sig og dør efter nogen tid. Effektiviteten af kemoterapi skyldes, at ondartede celler deler sig meget hurtigere og oftere og derudover har et væsentligt højere stofskifte end raske celler. Dette betyder, at kræftcelleelementer absorberer molekyler af kemoterapilægemidler meget mere intensivt, hvilket betyder, at effekten af en sådan behandling på dem vil være meget mere udtalt.
Disse lægemidler administreres systemisk - oralt som tabletter eller intravenøst som en injektion. De påvirker alle organer og væv hos patienten, uundgåeligt (omend meget mindre end kræftsygdomme) skader sunde, ikke degenererede celler. Dette fører til udvikling af bivirkninger:
- Krænkelse af mekanismerne for hæmatopoiesis med et fald i antallet af hvide og røde blodlegemer. Et fald i antallet af leuko- og lymfocytter i blodet hæmmer kroppens immunfunktioner, derfor stiger risikoen for at udvikle infektionssygdomme på baggrund af kemoterapi.
- Tab af hår, hvilket forklares med, at hårsækkenes celler har et meget højt stofskifte. Det betyder, at de optager en øget mængde cytostatika fra blodet og lider af dem i højere grad end andre celler i kroppen (bortset fra kræftceller).
Vigtig! Hårtab fra kemoterapi er reversibelt. Efter at kræftprocessen er stoppet, og de resterende degenererede celler er ødelagt, annulleres medicinindtaget, hårsækkene regenereres gradvist og giver igen hårvækst.
- Skadelig virkning på mave-tarmkanalen. Disse omfatter vedvarende kvalme, nogle gange ledsaget af opkastning, diarré, sårdannelse i mundslimhinden osv.
- Krænkelser af taktil og smagsfølsomhed. Udseendet af prikken, kløe og andre fornemmelser i lemmerne.
- Generelle manifestationer i form af træthed, svaghed, en kraftig forringelse af appetit og vægttab.
Strålebehandling
Strålebehandling mod strubekræft er ligesom kemoterapi baseret på, at tumorceller har et meget højere stofskifte end raske, hvilket betyder, at de optager betydeligt store doser af ioniserende stråling. Denne stråling beskadiger de interne cellulære strukturer og fører til sidst til celledød. Moderne tilgange til strålebehandling involverer brugen af specielle radiosensibiliserende lægemidler - forbindelser, der fremmer absorptionen af stråling. Sådanne lægemidler administreres til patienten et par dage før begyndelsen af strålingseksponering, og disse stoffer akkumuleres i betydelige mængder i kræftceller og ikke i normale celler.
I næsten alle onkologiske patologier, herunder halskræft, er behandling med ioniserende stråling en integreret del af kompleks terapi. Det kombineres ofte med brugen af farmakologiske lægemidler. Derudover anvendes strålebehandling efter operation til at undertrykke lokale og fjerne metastaser samt individuelle resterende maligne celler.
Strålebehandling er en aggressiv effekt, der ud over kræftceller uundgåeligt påvirker sundt væv. I denne forbindelse opstår der bivirkninger:
- Mundtørhed og mangel på væske i kroppen generelt. En stigning i mængden af væske i patientens kost eller brugen af specielle rehydreringsopløsninger vil hjælpe med at klare denne krænkelse.
- Ondt i halsen.
- Afbrydelse af genopretningsprocesser og forsinket vævsheling, for eksempel efter tandoperationer. Af denne grund anbefaler onkologer at rense mundhulen, før strålebehandling påbegyndes.
- Tendensen til at udvikle caries. Denne bivirkning minimeres ved omhyggelig mundhygiejne under hele strålebehandlingsperioden.
- Generelle symptomer i form af svaghed, øget træthed, en let stigning i kropstemperaturen.
- Stemmeændringer.
- Hudlidelser i området for strålingseksponering i form af rødme, irritation mv.
Vigtig! Behandling af larynxkræft med ioniserende stråling påvirker skjoldbruskkirtlen i 100 % af tilfældene. Derfor, før strålebehandling, er det bydende nødvendigt at foretage en fuldstændig undersøgelse af strukturen og funktionerne af dette organ.
Traditionelt behandles larynxcancer med ekstern strålingseksponering, hvor strålekilden er uden for patienten, og strålingen passerer gennem sundt væv, inden den når tumoren. Men i dag findes der mere moderne metoder, der involverer indføring af en strålekilde (i form af f.eks. et metalkorn) direkte i tumoren. Dette reducerer den nødvendige strålingsdosis markant uden at miste effektiviteten af behandlingen, hvilket betyder, at det også reducerer risikoen for bivirkninger.
Kirurgi
Kirurgisk fjernelse af en tumorknude er den mest almindelige og mest effektive måde at slippe af med larynxkræft. På den ene side har alle strukturer i halsen god kirurgisk tilgængelighed - der er ingen grund til at udføre dybe abdominale operationer. På den anden side komplicerer den nærhed og tæthed, hvormed de anatomiske formationer i halsen er placeret, kirurgisk behandling, fordi for en fuldstændig resektion af tumoren, er det ofte nødvendigt at delvis eller fuldstændig udskæring af vigtige organer.
Interventionsvolumen bestemmes af stadiet af kræftprocessen og størrelsen af neoplasmaet. Der er flere grundlæggende teknikker:
- cordectomy er den mest sparsomme operation, som kun påvirker stemmebåndene, hvis der udvikles en ondartet tumor på dem;
- øvre laryngektomi - en kirurgisk procedure for at fjerne den øvre del af strubehovedet;
- hemilaryngectomy - en betydelig kirurgisk indvirkning, hvilket indebærer excision af mindst halvdelen af strubehovedet;
- total laryngektomi - en intervention til fuldstændig fjernelse af strubehovedet med dannelsen af en respiratorisk trakeostomi (huller i luftrøret).
Laryngeal cancerkirurgi har også nogle bivirkninger:
- Smertefulde fornemmelser, som først lindres af bedøvelsesmidler, og derefter går over af sig selv få dage efter operationen.
- Hævelse af halsvævet. Dette er også et midlertidigt fænomen, der går over af sig selv. Men før hævelsen aftager, vil patienten blive tvunget til at spise først ad den intravenøse vej, og derefter ved hjælp af flydende fødevareblandinger, der tilføres gennem en sonde, der føres gennem næsen direkte i maven.
- Intens slimproduktion. Dette er en normal reaktion af slimhinderne i åndedrætssystemet på operation. Overskydende slim fjernes fra bronkialtræet ved hjælp af specielle aspirationsprober. Sonden indsættes enten gennem patientens næse eller gennem trakeostomien, hvis den er lavet under operationen.
 Krænkelse af følsomhed på huden på nakken. Denne bivirkning opstår som følge af beskadigelse af de små nervetråde, der er ansvarlige for fornemmelse i nakken. Sådan skade er uundgåelig på grund af den høje tæthed af nerver og blodkar i dette område. Men denne følelsesløshed er midlertidig og forsvinder helt seks måneder eller et år efter operationen.
Krænkelse af følsomhed på huden på nakken. Denne bivirkning opstår som følge af beskadigelse af de små nervetråde, der er ansvarlige for fornemmelse i nakken. Sådan skade er uundgåelig på grund af den høje tæthed af nerver og blodkar i dette område. Men denne følelsesløshed er midlertidig og forsvinder helt seks måneder eller et år efter operationen.- Dannelse af en trakeostomi - en kunstig åbning på forsiden af nakken. Denne tilgang bruges hovedsageligt ved totale indgreb med næsten fuldstændig fjernelse af strubehovedet - en trakeostomi er nødvendig for at patienten kan trække vejret normalt. En trakeostomi kræver særlig pleje, og derudover pålægger den patienten visse begrænsninger, for eksempel manglende evne til at bruge lyd tale. Der er permanente og midlertidige varianter af trakeostomien. I sidstnævnte tilfælde udføres der efter et stykke tid en gentagen operation for at lukke den.
Vigtig! Ved kirurgisk behandling af strubekræft er patientens stemmefunktion næsten altid nedsat. Men i de fleste tilfælde, efter at have gennemgået særlige rehabiliteringsforanstaltninger, kan stemmen genoprettes.
Prognose og videre behandling
Den vigtigste faktor, der bestemmer succesen af terapeutiske foranstaltninger for larynxcancer, er rettidigheden af henvisning til ØNH og påbegyndelse af behandling. I de tidlige stadier af en tumor er det næsten altid muligt at slippe af med det uden operation. Men jo længere udviklingen fortsætter, jo højere er risikoen for involvering af vitale organer og spredning af metastaser til andre områder af kroppen. Og det forværrer prognosen og behandlingsresultaterne markant.
Mens behandlingen varer og efter dens afslutning, skal patienten følge en række anbefalinger:
- Ændring af din kost. Patientens kost er udviklet af en specialernæringsekspert, og omfatter en afbalanceret kombination af alle næringsstoffer, samt en tilstrækkelig mængde vitaminer.
- Det er nødvendigt at reducere, eller det er bedre helt at opgive brugen af sure, stegte, salte fødevarer samt brugen af en stor mængde krydderier.
- Patienten er fuldstændig forbudt at ryge og tage alkoholholdige drikkevarer.
- Hypotermi og overdreven udsættelse for sollys bør undgås.
- Enhver procedure, der øger den lokale temperatur i nakkeområdet (kompresser osv.) er forbudt.
- Brug ikke stoffer, der forbedrer cellulær metabolisme (præparater baseret på aloe, mumie, forbindelser indeholdende propolis osv.), da de kan stimulere udviklingen af tumorelementer.
Selv en vellykket helbredt kræft i strubehovedet forudsætter dispensær observation af patienten i hele den efterfølgende periode af hans liv. En sådan supervision udføres af onkologiske specialister og ØNH-læger. Der skal foretages en forebyggende undersøgelse hver måned de næste 5 år og derefter hvert halve år. Dette vil tillade rettidig identifikation og behandling af langsigtede komplikationer eller gentagelser af den maligne proces.


 Krænkelse af følsomhed på huden på nakken. Denne bivirkning opstår som følge af beskadigelse af de små nervetråde, der er ansvarlige for fornemmelse i nakken. Sådan skade er uundgåelig på grund af den høje tæthed af nerver og blodkar i dette område. Men denne følelsesløshed er midlertidig og forsvinder helt seks måneder eller et år efter operationen.
Krænkelse af følsomhed på huden på nakken. Denne bivirkning opstår som følge af beskadigelse af de små nervetråde, der er ansvarlige for fornemmelse i nakken. Sådan skade er uundgåelig på grund af den høje tæthed af nerver og blodkar i dette område. Men denne følelsesløshed er midlertidig og forsvinder helt seks måneder eller et år efter operationen.