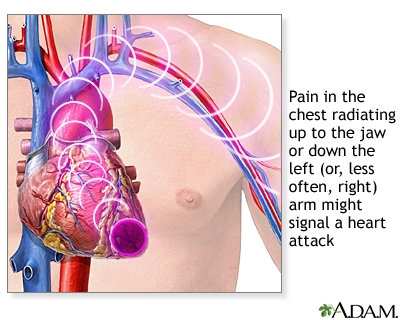
Hjerte-kar-sygdomme er den største dødsårsag på verdensplan. Risikoen for deres udvikling stiger markant med alderen (især efter 45 år). En af patologierne er kardiosklerose, som udvikler sig på baggrund af en bred vifte af sygdomme. I denne artikel forsøgte jeg som kardiolog i detaljer at afsløre kursets funktioner, principperne for diagnose og behandling under hensyntagen til dataene fra nationale kliniske retningslinjer i et format, der er tilgængeligt for patienten.
Hvad er det
Lad os starte med definitionen. Diffus kardiosklerose er en læsion af hjertemusklen, hvor der er flere (næsten jævnt fordelte) sektioner af myokardiedegeneration til bindevæv. Udviklingen af sklerose sker på steder, hvor kardiomyocytter dør massivt. Hjertet begynder at ligne udseendet af en honningkage, hvor læsioner veksler med sunde områder, som gradvist aftager.
Forekomsten af patologi er 55-90 tilfælde pr. 1000 personer i alderen 50 år og ældre. I praksis er der mange flere sådanne patienter. Ud over denne variant af hjerteskade skelnes fokal kardiosklerose.
Årsager
Der er et helt spektrum af patologier, der kan føre til degenerative ændringer i hjertet. Disse omfatter:
- Hjerteiskæmi. Aterosklerose, pålæggelse af trombotiske masser på væggene i arterierne, der fodrer myokardiet, eller langvarig angiospasme (forårsaget af patologien i centralnervesystemet) fører til en indsnævring af lumen i koronar sengen og et fald i leveringen af blod med ilt til hjertet. Uoverensstemmelsen mellem tilførslen af næringsstoffer til muskelorganet og dets behov fremkalder hypoxi i visse områder med deres efterfølgende død. Sådan udvikler diffus lille-fokal kardiosklerose sig.
- Myokardieinfarkt. I sjældne situationer er akut forstyrrelse af blodtilførslen til et organ gennem koronarlejet udbredt (2 eller flere vægge er involveret), hvilket viser sig ved døden af et stort antal celler.
- Infektiøse og inflammatoriske sygdomme. Den mest almindelige repræsentant for denne gruppe er myocarditis, som udvikler sig på baggrund af ARVI eller viral hepatitis, helminthiske invasioner, migration af bakterielle midler (staphylococcus, streptokokker, mycobacterium tuberculosis).
- Systemiske metaboliske forstyrrelser. Systematisk fysisk overbelastning, forgiftning med kardiotoksiske giftstoffer (bly, kobolt, glykosider), akut nyre- eller leversvigt fører til metaboliske patologier i myokardiet og fremkomsten af foci af bindevævsophobning.
Der er også sjældnere årsager. For eksempel kardiosklerose på baggrund af kollagenose (Morphan eller Ehlers-Danlos syndrom, mucopolysaccharidosis) eller fibroelastose. Deres forløb er altid uforudsigeligt, da det praktisk talt ikke er blevet undersøgt.
De medvirkende faktorer er:
- inaktiv livsstil (kontorarbejde, mangel på fysisk aktivitet);
- unøjagtigheder i kosten (forbrug af animalsk fedt, mangel på grøntsager og frugter i kosten);
- overvægt (BMI over 25) og fedme (body mass index over 30);
- tilstedeværelsen af dårlige vaner (systematisk alkoholmisbrug, rygning);
- belastet arvelighed (tilstedeværelsen af associerede kliniske tilstande hos nære slægtninge, manifesteret før 45-årsalderen);
- alder (over 50 år);
- mandligt køn.
Jo større sæt risikofaktorer, jo større er sandsynligheden for at udvikle patologi. Dem har du også mange af. Er det ikke? Det betyder, at det er tid til at tænke på dit helbred.
Symptomer
Kardiosklerose i hjertet har et polymorfisk klinisk billede, som afhænger af den del af muskelorganet, der er involveret i den patologiske proces.
Moderat svær diffus kardiosklerose er normalt asymptomatisk.
Mere massive læsioner manifesteres af følgende symptomer:
Fra siden af hjertet
Patologi af hjertets rytme og ledning (atrieflimren, ekstrasystole, AV-blokade af enhver grad, impulsledningsforstyrrelser langs Purkinje-fibrene og hans bundt). Jo flere fibre er påvirket af dystrofi, jo lysere er kontraktilitetens patologi.
Patienter oplever afbrydelser i arbejdet med et organ eller hjerteslag, perioder med alvorlig svaghed, svimmelhed. Nogle gange opstår besvimelse.
Venstre ventrikel hjertesvigt
Først og fremmest er det manifesteret af lungeødem. Patienterne er bekymrede for åndenød (op til 40-60 åndedrætsbevægelser i minuttet), våd hoste med blodstriber, generel svaghed og utilpashed, bleg hudfarve, akrocyanose (blålig nuance af de distale ekstremiteter og nasolabial trekant). Hvis du opdager, at du har mindst nogle af disse symptomer, skal du straks kontakte din læge.
Utilstrækkelighed af det rigtige hjerte
Stagnation af blod i den systemiske cirkulation fører til multipel ophobning af væske i vævene i underekstremiteterne, lever og milt, i kroppens hulrum med dannelsen af hydrothorax, hydropericardium, ascites. Total ødem er ekstremt sjældent - anasarka, hvorfra hurtig død kan forekomme.
Inddragelsen af hjertets ventilapparat i den patologiske proces fører til ødelæggelse af ventiler, senefibre og papillære muskler. Mitral dysfunktion og aortastenose er særligt almindelige, hvis tilstedeværelse væsentligt forværrer det kliniske billede af hjertesvigt. Sådanne sygdomme er en indikation for ventiludskiftning, hvilket er ekstremt vanskeligt at opnå i moderne sundhedsvæsen.
Der er også tegn på den underliggende patologi, som førte til cicatricial degeneration af hjertevævet.
For eksempel for iskæmisk hjertesygdom (stabil anstrengelsesangina) på baggrund af åreforkalkning er følgende karakteristiske:
- smerter og åndenød bag brystbenet med let fysisk og psyko-emotionel stress eller i hvile;
- generel svaghed;
- øget træthed.
Husk, at forebyggelse hjælper med at undgå mange af symptomerne nævnt ovenfor. Forløbet af iskæmisk hjertesygdom med alvorlige kliniske symptomer er altid ledsaget af kardiosklerose. Min personlige erfaring som læge viser, at hos patienter, der forebygger anfald, er læsioner af hjerteledningssystemet og en så formidabel komplikation som myokardieinfarkt mindre almindelige.
Komplikationer
Det skal forstås, at et langt forløb med kardiosklerose fører til en forværring af manifestationerne af hjertesvigt og den kompenserende udvikling af kardiomyopatier (hypertrofi og dilatation af forskellige dele af hjertet).
Helheden af alle sygdomme kan kompliceres af tilstande som:
- Dannelse af en aneurisme. Tyndede vægge udvider sig under påvirkning af intrakavitært tryk, brud kan forekomme med udstrømning af blod ind i perikardiet. Tamponade er dødsårsagen i 99% af tilfældene.
- Paroksysmal takykardi - en formidabel komplikation af en sådan patologi som lille fokal diffus kardiosklerose. Pulsen når 140 eller mere i minuttet. Patientens tilstand varierer meget: fra let svimmelhed til kardiogent shock og hypoxisk koma.
- Akut hjertesvigt - forstyrrelse af de kompenserende mekanismer i myokardiet. Alle organer oplever iltsult, foci af dystrofi og nekrose dannes. Hvis du ikke yder hjælp hurtigt, er tilstanden dødelig.
- AV blokade. De opstår, når den atrioventrikulære knude er påvirket. Hjertets ventrikler og atrier begynder at trække sig sammen uregelmæssigt, stabil hæmodynamik er ikke tilvejebragt.
Diagnostik
En integreret del af mit arbejde inden jeg stiller en diagnose er en grundig undersøgelse af patientens sygehistorie (for tilstedeværelsen af åreforkalkning, koronar hjertesygdom, myokardieinfarkt, inflammatoriske læsioner eller arytmier). Mine hjertepatienter har altid mindst én af de ovennævnte afvigelser.
Jeg laver derefter en fysisk undersøgelse, der inkluderer:
- percussion af hjerteområdet for at identificere forskydningen af grænserne (indikerer hypertrofi og dilatation af kamrene);
- auskultation af hjerteklapperne (defekter, hypertension i lungekredsløbet kan påvises);
- palpation af hovedarterierne (abdominal aorta, brachiocephalic kar, store ledere af arterielt blod i ekstremiteterne);
- vurdering af patientens udseende (f.eks. er bleghed og cyanose i huden et tydeligt tegn på hjertesvigt).
Undervejs vurderes tilstanden af andre systemer (hepatomegali, ascites, hydrothorax, hydropericardium osv.).
Den anden fase af diagnostik er udnævnelsen af et kompleks af laboratorie- og instrumentelle undersøgelser:
- Echo-KG - ultralydsbilleddannelse af hjertet. Læsionerne ligner segmenter af hypo- og akinesi.
- Røntgen af thorax. Med hypertrofi og dilatation af organkamrene udvides grænserne for hjerte sløvhed, kardiothoraxindekset er 50-80%.
- Scintigrafi eller koronografi - metoder til at vurdere stabiliteten af koronar hæmodynamik.
- Biokemisk blodprøve. Der lægges særlig vægt på lipidprofilen, hvis afvigelser er risikofaktorer for åreforkalkning (fald i HDL, stigning i total kolesterol, LDL, TAG). Tilstanden af leveren (ALT, AST, bilirubin) og nyrerne (urea, kreatinin) vurderes også.
- Generel blodanalyse. Undersøgelsen registrerer inflammatoriske processer af bakteriel (øget ESR, neutrofil leukocytose) eller viral (lymfocytose, leukopeni, accelereret erytrocytsedimentationshastighed).
Jeg vil gerne henlede særlig opmærksomhed på elektrokardiografi. Erfaringen viser, at selv funktionelle diagnostikere ikke altid er i stand til at genkende specifik kardiosklerose.
I nærvær af cicatricial ændringer i hjertevæggen er der følgende afvigelser:
- fladtrykt eller negativ T-bølge;
- fald i amplituden af QRS-komplekset;
- depression eller elevation af ST-segmentet.

Nu vil jeg præsentere de klassiske EKG-billeder for kardiomyopatier og blokeringer (ofte ledsagende kardiosklerose), som det er helt muligt at kontrollere selvstændigt ved hjælp af en almindelig lineal:
Venstre ventrikulær hypertrofi | R tænder i 5 og 6 brysttildelinger er ikke mindre end 25 mm. Summen af Rв V5 eller V6 og Sв V1 eller V2 er mere end 35 mm. Hjertets elektriske akse afbøjes til venstre. |
Højre ventrikulær hypertrofi | Summen af Rв V1 eller V2 og Sв V5 eller V6 er over 11 mm. EOS er flyttet til højre. |
Venstre atriel hypertrofi | To-pukkel P. |
Højre atriel hypertrofi | Højde P er mere end 2,5 mm. |
1. grads AV-blok | PQ-intervallet er mere end 0,2 s. |
2. grads AV-blok | I den første type, en gradvis forlængelse af det ventrikulære kompleks, efterfulgt af prolaps efter 3-7 cyklusser. I det andet tilfælde er der ingen QRS for hver 2,3,4 osv. sammentrækning af hjertet. |
AV blok III grad | Asynkront arbejde i atrierne og ventriklerne (QRS og P er ikke forbundet). |
Holter-overvågning har vist sig godt. En speciel enhed installeres i en dag eller mere og registrerer løbende EKG- og blodtryksniveauet. I min hukommelse har hvert individ rytmeforstyrrelser (for eksempel 3-4 ekstrasystoler om dagen), men kun hyppige episoder med utilstrækkelige veer er et tegn på sygdom.
Behandling
Kardiosklerose er en irreversibel patologi, som moderne medicin ikke kan helbrede. Terapi er udelukkende rettet mod at reducere sygdommens aktivitet, eliminere ætiologiske faktorer og maksimere kompensation for forstyrrede vitale funktioner.
Ikke-narkotika
Omhyggelig overholdelse af en diæt er nødvendig, hvilket involverer:
- et fald i kosten af bordsalt (op til 2 g / dag) og væske (op til 1.500 ml / dag);
- afslag fra stegt, krydret mad, animalsk fedt;
- spise en stor mængde frisk frugt og grøntsager (mindst 400 g dagligt).
Regelmæssig mulig fysisk aktivitet efter konsultation med en læge er en naturlig måde at holde kroppens muskler i god form og forhindre vaskulære komplikationer. Fysioterapi, aerob træning og hyppige gåture i parker eller nåleskove anbefales.
Ekspertråd
Livsstilsændringer er vanskelige, især psykologisk. Ikke alle er i stand til at træde ud af deres komfortzone. Så jeg holder foredrag eller henviser patienter til sundhedsskoler. I kommunikationsforløbet stifter patienterne bekendtskab med formidable komplikationer og træffer selv et valg: leve et langt og lykkeligt liv eller dø af vaskulære ulykker inden for de næste par år.
Lægemiddelterapi
At tage medicin er rettet mod at eliminere og forhindre forskellige patologier fra hjertet og blodkarrene (hypertension, rytmeforstyrrelser, ødem osv.).
Med arteriel hypertension er følgende vist:
- Betablokkere ("Metoprolol", "Betaloc ZOK", "Nebilong"). De reducerer effektivt blodtrykket og er en foranstaltning til at forhindre arytmier med høj puls.
- Diuretika ("Furosemid", "Hydrochlorthiazid", "Veroshiron", "Lasix"). Reducer blodtrykket ved at fjerne overskydende væske fra kroppen, hvilket hjælper med at fjerne ødem.
- Calciumkanalblokkere ("Amlodipin", "Nifedepin", "Diltiazem") - forhindrer forekomsten af hjertearytmier, reducerer den totale perifere modstand af vaskulære vægge betydeligt.
- Angiotensin 2-receptorantagonister og angiotensin-konverterende enzymhæmmere ("Valsartan", "Captopril", "Enalapril"). Reducer efterbelastning på hjertet ved at reducere vaskulær tonus.
Udvælgelsen af antihypertensive lægemidler under hensyntagen til spektret af vaskulære patologier er en ekstremt vanskelig opgave for enhver kliniker. Ofte vil trykket først stabilisere sig efter få justeringer af behandlingen. Som et personligt eksempel er sådanne kombinationer blevet testet som Betaloc (b-blokker) og Diroton (ACE-hæmmer) hos patienter med hypertension på 2-3 grader og atrieflimren eller Hydrochlorothiazide med Enalapril hos patienter, hvis tilstande er ledsaget af ødemsyndrom.
Patienter får ofte ordineret antihypoxantia (Preductal), antikoagulantia (Xarelto) for at forbedre hjernefunktionen og forhindre vaskulære katastrofer.
I tilfælde af systemiske patologier af bindevæv bør kardiosklerose behandles af en immunolog, erhvervspatolog og andre snævre specialister. Tilstedeværelsen af myocarditis er årsagen til udnævnelsen af rationel antibiotikabehandling og midlertidig indtagelse af hjerteglykosider. Hyppige angreb af angina pectoris fører til brugen af nitrater ("Nitroglycerin", "Nitrospray").
Kirurgi
Ved obstruktion af koronarlejet, som ikke kan kompenseres for med medicin, foretages ballonudvidelse af blodkar og kranspulsåre bypass. Tilstedeværelsen af aneurismer er årsagen til deres kirurgiske excision. Ved arytmier og blokeringer fra siden af det ledende system installeres pacemakere og cardiovertere, som i tilfælde af en kritisk overtrædelse vil redde liv.

Profylakse
Kardiosklerose og alle dens typer indebærer ikke primær forebyggelse.
Sekundære foranstaltninger omfatter:
- overholdelse af alle lægens anbefalinger og livslang medicinindtagelse;
- organisering af arbejds- og hvileregime (ingen overbelastning);
- regelmæssig lavintensiv fysisk aktivitet;
- overholdelse af en diæt;
- afvisning af dårlige vaner;
- hurtig henvisning til specialister med progression af kliniske symptomer.
Hvor beklageligt det end lyder, er det i virkeligheden kun 20-30 % af patienterne med kardiologisk profil, der overholder alle anbefalinger.Hvorfor det? Erfaringerne med at arbejde som læge har vist, at deres forventede levetid er markant reduceret i forhold til patienter, der betragter overholdelse af lægens ordinationer som spild af tid.
Klinisk eksempel
Afslutningsvis vil jeg gerne give et eksempel på vellykket fjernelse af koronararteriesygdom og hjertesvigt ved operation. Vær ikke bange for operationer, risikoen for komplikationer under deres gennemførelse er meget lavere end sandsynligheden for død fra hjerte-kar-sygdomme.
Patient G. 57 år. Planlagt indlagt med diagnosen iskæmisk hjertesygdom. Ustabil anstrengelsesangina. IV FC. Postinfarkt kardiosklerose". Samtidig patologi: "GB 3. AH 3st. Risiko 4. Kriseaktuel. CHS 2b". Patienten er bekymret for hævelse i benene, åndenød, brystsmerter ved enhver fysisk anstrengelse, samt generel svaghed, svimmelhed. Ved undersøgelse er patienten i en tvungen stilling (ortopnø), bleg og acrocyanose observeres. Puls 90/min, blodtryk - 150/80 mm Hg. NPV 30/min.
Under koronografi blev multifokal aterosklerose af aorta og koronarkar afsløret. Operationen blev udført: "Kronararterie bypass grafting". Indgrebet gik glat. Efter 1,5 døgn forlod patienten intensivafdelingen på egen hånd. Efter 50 timer bemærkede han en forbedring af hans almene tilstand. Udskrevet dag 9, vendt tilbage på arbejde (chauffør).
Således er diffus kardiosklerose et farligt problem, der i mangel af rettidig og korrekt terapi hurtigt fører til hæmodynamiske lidelser. Manglende overholdelse af lægens ordinationer (selv i en fremgangsperiode) er en høj risiko for at forkorte den forventede levetid eller forringe kvaliteten.