Hjertefejl er en stor gruppe af sygdomme karakteriseret ved en defekt i enhver af dens strukturer eller store kar.
Hvad er hjertefejl
For at forstå, hvad en hjertefejl er, skal du forstå det grundlæggende i dette organs anatomi og principperne for dets arbejde.
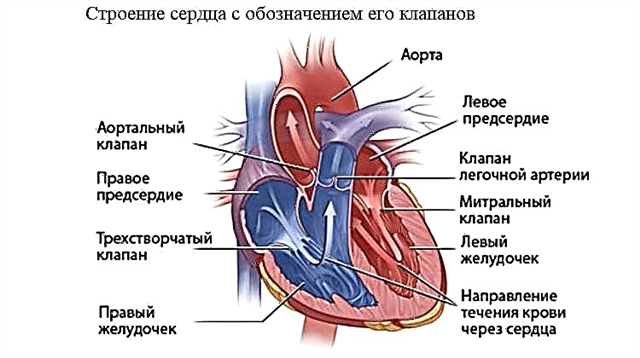
Det menneskelige hjerte består af 4 kamre - 2 atria og 2 ventrikler. Blod bevæger sig fra et kammer til et andet gennem hullerne, der har ventiler. Fra venstre ventrikel frigives blod til det systemiske kredsløb (aorta), ilter alle organer og væv i vores krop og vender tilbage til venstre atrium gennem vena cava. Derfra går det til højre ventrikel, derefter til lungearterien for at blive beriget med ilt i lungerne, og gennem lungevenerne vender det tilbage til højre atrium, derefter til venstre ventrikel. Derefter gentages cyklussen.
For at forhindre sammenblanding af arterielt og venøst blod inde i hjertet er venstre og højre sektion adskilt af atrielle og interventrikulære septa. For at forhindre tilbagestrømning af blod (fra ventriklerne til atrierne eller fra aorta til venstre ventrikel) er der ventiler, der åbner og lukker på et bestemt tidspunkt.

Alle hjertefejl er opdelt i 2 typer - medfødte og erhvervede.
Som navnet antyder, opstår medfødte defekter hos en person lige fra hans fødsel, og erhvervede defekter opstår i processen senere i livet.
Forekomsten af medfødte hjertefejl (CHD) er cirka 5-8 tilfælde pr. 1000 børn. Erhvervet hjertesygdom (ACD) forekommer hos 100-150 mennesker per 100.000 indbyggere.
For at lette forståelsen af forskellene mellem CHD og PPS bemærker jeg, at der i første omgang udvikles en anomali, deformation af hovedkarrene (aorta og pulmonal trunk) eller en defekt i septa, og med erhvervede, påvirkes ventilerne. Men en sådan opdeling kan betragtes som vilkårlig, da ventiler kan blive beskadiget selv med medfødte defekter.
Alt dette fører til en krænkelse af hæmodynamikken (normal blodgennemstrømning) inde i hjertet, overvægten af blodfyldning i nogle kamre og forarmelse af andre. Som et resultat blandes arterielt blod med venøst blod, visse kamre flyder over med blod, strækker sig, og deres vægge bliver tykkere. Fyldningen af andre dele af hjertet falder tværtimod i forhold til normen.
De fleste mennesker med hjertesygdomme får en handicapklasse. De kan ikke leve et fuldt liv, ligesom alle raske mennesker, de skal konstant overholde en form for restriktioner. Selv rent psykologisk er det svært.
På spørgsmålet om hæren - mennesker med hjertefejl kategoriseres som "uegnede" eller "delvis egnede" til akut militærtjeneste.
Er det muligt at dø af patologi
Desværre er dødsfaldet af hjertesygdomme meget muligt. Statistikken over dødsfald med medfødt hjertesygdom er ret trist. Uden rettidig medicinsk intervention forekommer det i 70-80% af tilfældene.
Mennesker med PPP dør i omkring 15-20% af tilfældene. Hovedårsagen til død ved hjertesygdomme er hjertesvigt, dvs. forringelse af hovedfunktionen af "pumpen" - pumpning af blod.
Andre dødsårsager omfatter hjertearytmier såsom paroxysmal ventrikulær takykardi, atrieflimren og atrioventrikulær blokade. På grund af atrieflimren opstår der ofte tromboemboli i hjernen, hvilket fører til et slagtilfælde.
Mulige årsager til forekomsten
Blandt årsagerne til erhvervede defekter er de mest almindelige:
- Gigt, eller rettere sagt, kronisk gigt hjertesygdom, er en betændelse i dens indre membran (inklusive ventilapparatet), som udvikler sig efter en streptokokinfektion (halsbetændelse) (hovedsageligt i barndommen).
- Infektiøs endocarditis er den gradvise ødelæggelse af hjerteklapperne på grund af multiplikationen af bakterier på dem. En infektionsdrift kan opstå, når en karies tand fjernes, med dårlig antiseptisk behandling af huden under en injektion eller ved brug af ikke-sterile sprøjter.
- Åreforkalkning og degenerative klapændringer er almindelige hos ældre.
Af de mere sjældne årsager kan syfilis og systemiske patologier skelnes - reumatoid arthritis, lupus erythematosus, sklerodermi.
Den specifikke ætiologiske faktor for medfødte misdannelser er vanskelig at fastslå. Det kan være:
- arvelige mutationer - Downs syndrom, Patau;
- modersygdomme - diabetes mellitus, trombofili, systemisk vaskulitis;
- intrauterine virusinfektioner - røde hunde, cytomegalovirus, skoldkopper;
- dårlige vaner - rygning, drikke alkohol under graviditeten;
- udsættelse for ioniserende stråling;
- brugen af lægemidler, der negativt påvirker udviklingen af fosteret - antineoplastiske midler, sulfonamider, tetracykliner.
Sådan fortæller du, om du har en hjertefejl
For at finde ud af, om en person har en hjertefejl, guides jeg af følgende data:
- symptomer og klager, der generer patienten;
- fysisk status - patientens udseende;
- elektrokardiografi;
- ekkokardiografi (ultralyd af hjertet);
- røntgen af thorax.
Symptomer, tegn og typiske udseende af patienten
Mennesker med hjertefejl lider hovedsageligt af tegn på hjertesvigt. De har svært ved at trække vejret, især om natten, på grund af kroppens vandrette position og en stigning i trykket i lungernes kar. Af samme årsager kan de blive generet af en paroxysmal hoste.
Patienter (især med CHD) bliver meget hurtigt trætte, selv efter meget lidt fysisk aktivitet, vil de konstant sove, de føler sig svimle, og de kan endda besvime.
På grund af den forstørrede lever føler patienten tyngde eller trækkende / ømme smerter i højre hypokondrium. Om aftenen er benene meget hævede. Ofte bekymret for ømme smerter i venstre side af brystet, hjertebanken, ubehag i brystet. Nedre luftvejsinfektioner fortsætter hos patienter med visse CHD.
Ofte bemærker jeg det såkaldte "trommestikssymptom" hos mennesker med hjertefejl. Dette er en fortykkelse af fingrenes terminale falanger. Dette symptom indikerer en langvarig krænkelse af blodcirkulationen i hele kroppen.

Nyfødte og spædbørn med CHD er forkrøblede og undervægtige. Ofte bliver deres læber, næse og fingerspidser blålige (cyanose).
Der er specifikke symptomer på hjertesygdomme. For eksempel, med coarctation af aorta, på grund af dens udtalte indsnævring, forbliver cirkulationen af hovedet, armene og overkroppen på det rette niveau, mens de nedre dele af kroppen og benene er udtømt i blod. Dette fører til det faktum, at musklerne i den øvre skulderbælte skiller sig ud på baggrund af de underudviklede muskler i underekstremiteterne. Og det falske indtryk af "atletisk bygning" skabes.
Et andet eksempel er mitralstenose. I de senere stadier af denne PPS, på baggrund af en generel bleghed i ansigtet, vises en lys blålig-lyserød rødme på kinderne, mens læberne og næsen har en blå nuance. Dette kaldes facies mitralis, eller mitral ansigt.

Jeg vil bemærke, at en person med PPS kan føle sig ret sund i lang tid og ikke opleve nogen smerte eller åndedrætsbesvær. Dette skyldes det faktum, at hjertet forsøger at kompensere for hæmodynamiske forstyrrelser, og i første omgang klarer det dette godt. Men før eller senere er disse mekanismer utilstrækkelige, og sygdommen begynder at manifestere sig klinisk.
Når jeg undersøger sådanne patienter, formår jeg at identificere nogle patologiske tegn, for eksempel øget hjerteimpuls i venstre eller højre ventrikel, rysten i brystet. Under auskultation af patienter med hjertesygdomme hører jeg ofte mislyde ved projektionspunkterne af ventiler, septa og halspulsårer; styrkende, svækkende eller spaltende toner.
Instrumentel diagnostik
De vigtigste instrumentelle forskningsmetoder til diagnosticering af hjertefejl:
- Elektrokardiografi. På EKG'et kan jeg se tegn på hypertrofi af forskellige dele af hjertet ved at ændre tændernes højde, bredde og form. Arytmier findes ofte (især ofte - atrieflimren).
- Ekkokardiografi er måske den vigtigste diagnostiske metode, der giver dig mulighed for pålideligt at etablere en hjertefejl. Echo-KG genkender tydeligt tilstanden af ventiler, skillevægge, vægtykkelse og rumfang af kamrene. I Doppler-tilstand kan du se retningen af blodgennemstrømningen mellem afdelingerne (regurgitation), måle trykket i lungepulsåren. Hvis der er mistanke om en defekt, for et mere detaljeret billede, ordinerer jeg et transesophagealt ekkokardiogram (transduceren placeres i spiserøret lige bag hjertet).
- Røntgen af brystorganerne - billedet viser meget tydeligt udbulningen af lungearteriestammen, en stigning i lungemønsteret på grund af en stigning i trykket i lungernes kar, en ændring i formen af skyggen af lungerne. hjerte, en usuration af ribbenene (en ujævn kontur på grund af kompression af interkostale arterier).
Typer af laster og deres forskelle
Som allerede nævnt er alle hjertefejl opdelt i medfødte og erhvervede. De adskiller sig fra hinanden i patofysiologi, sværhedsgrad, menneskelig forventet levetid.
Der er mange klassifikationer af CHD, men oftest bruger klinikere Marder-klassifikationen, der deler al CHD op i defekter med og uden cyanose (dvs. "blå" og "hvid").
Tabel 1. Karakteristika for CHD
En type | Navn | Det kendetegn | Mekanismen for hæmodynamisk forstyrrelse |
CHD uden cyanose (bleg type) | Ventrikulære og interatriale septumdefekter | "Hjertepukkel" (fremspring af den forreste brystvæg) på grund af en kraftig stigning i RV. Intens systolisk mislyd i III-IV interkostalrummet til venstre for brystbenet | Udledning af blod fra venstre mod højre. Overbelastning af LV, derefter højre hjerte. Hurtig udvikling af pulmonal hypertension på grund af refleks spasmer i lungearterierne |
Patent ductus arteriosus | Systole-diastolisk mislyd i II-III interkostalrummet til venstre for brystbenet | Udledning af blod fra aorta til lungearterien, øget blodgennemstrømning i den lille cirkel, overbelastning af venstre hjerte | |
Isoleret lungestenose | Svækkelse af II-tonen og grov systolisk mislyd over PA-ventilen | En skarp overbelastning af bugspytkirtlen, udtømning af pulmonal blodgennemstrømning | |
Koarktation af aorta | Højt blodtryk, "atletisk fysik" "Koldhed af benene", svækkelse eller pulsering i arterierne i underekstremiteterne, Brug af ribben på røntgen, systolisk mislyd langs hele venstre kant af brystbenet | Obstruktion af blodgennemstrømning gennem det indsnævrede område af aorta, LV overbelastning | |
CHD med cyanose (blå type) | Transponering af store fartøjer | Alvorlig generel hypoxi (cyanose, "trommestikker"), hjertepukkel, høj I-tone i spidsen | Mangel på ilt i de organer, som den systemiske cirkulation passerer igennem. |
Hjertets eneste ventrikel | Tegn på hypoxi, systolisk mislyd ved apex | Blanding af arterielt og venøst blod, øget pulmonal blodgennemstrømning, hurtig ventrikulær overbelastning | |
Fallots tetrad | En skarp svækkelse af II-tonen over lungearterien | Bloddump fra højre mod venstre |
Erhvervede hjertefejl opdeles i 2 typer - stenose, dvs. indsnævring af åbningen mellem kamrene, og svigt, dvs. ufuldstændig lukning af ventilen. Al PPP bunder i overløbet af nogle hjertekamre med blod og forarmelsen af andre med alle de deraf følgende konsekvenser.
Den mest almindelige APS hos voksne er aortastenose (ca. 80%).
Kombinerede defekter kan forekomme - når en person samtidig har både insufficiens og stenose af ventilen. Det er også ret almindeligt for mig at se folk, der har flere ventiler påvirket. Dette kaldes samtidig hjertesygdom.
Tabel 2. Karakteristika for OPP
En type | Navn | Det kendetegn | Mekanismen for hæmodynamisk forstyrrelse |
Mitralklap (MK) defekter | Insufficiens af MK | Svækkelse af I-tonen, systolisk mislyd i apex | Omvendt udledning af blod i venstre atrium |
Mitralstenose | Højt jeg toner, diastolisk mislyd i spidsen. Facies mitralis. | Alvorlig overbelastning af venstre atrium, dets hypertrofi og ekspansion. Øget tryk i lungekarrene på grund af refleks spasmer | |
Aortaklap (AK) defekter | Mangel på AK | Forhøjet pulsblodtryk, synlig pulsering af halspulsårerne, protodiastolisk mislyd på AK | Udspilning af venstre ventrikel ved den omvendte strøm af blod fra aorta |
Aortastenose | Smerter, der ligner angina pectoris, konstant besvimelse. Grov systolisk mislyd på AK, der strækker sig til halspulsårerne | Forringelse af blodudstødning i aorta, venstre ventrikel overbelastning | |
Pulmonal arterie (PA) ventildefekter | Utilstrækkelighed af fly | Svækkelse af II-tonen på LA-klappen, protodiastolisk mislyd i interkostalrummet II til venstre for brystbenet | Omvendt udledning af blod til højre ventrikel |
LA stenose | Forstærkning og opdeling af II-tonen. Udtalt pulsering af højre ventrikel | Obstruktion af udstødning af blod i LA, overbelastning af bugspytkirtlen | |
Trikuspidalklap (TC) defekter | Mangel på TC | Systolisk mislyd på TC | Omvendt udledning af blod til højre atrium |
TC stenose | Forstærkning af I-tone på TC | Højre atriel overbelastning, dilatation og hypertrofi |
Hvordan behandles hjertefejl?
Desværre er der ingen medicin, der kan helbrede en person fra hjertesygdomme. Og alle medfødte hjertesygdomme behandles kun ved operation. En undtagelse er patent ductus arteriosus, en medfødt misdannelse, der kan elimineres fuldstændigt farmakologisk. Men dette er kun effektivt i den første dag af en persons liv. For at gøre dette ordinerer jeg en intravenøs injektion af et ikke-steroidt antiinflammatorisk lægemiddel (Ibuprofen, Indomethacin) i 3 dage.
Hvis der er cyanose og tegn på alvorlig hjertesvigt, foretages operation med det samme. Ofte skal kirurger operere selv spædbørn og et-årige børn. Hvis defekten blev fundet med instrumentelle metoder til forskning, og patienten ikke er bekymret for noget, eller der er mindre symptomer, kan operationen udskydes.
Traditionelt udføres kirurgiske indgreb for at eliminere CHD under generel anæstesi, på et åbent hjerte, forbundet med en hjerte-lunge-maskine. Defekten sys enten sammen eller lukkes med et perikardielt eller syntetisk vævsplaster. Den åbne kanal ligeres eller gennemskæres.
For nylig er det muligt i specialiserede kardiologiske centre med passende udstyr at udføre minimalt invasive endovaskulære indgreb. Ved sådanne operationer, under kontrol af ultralyd og røntgen, indføres et kateter gennem femoralvenen, som når det højre atrium. En okkluder indsættes gennem kateteret, som er en sammenkoblet skive af nikkel-titanium-tråd. Denne okkluder lukker defekten.
Den vigtigste kontraindikation for sådanne operationer er fremskreden pulmonal hypertension med alvorlig vaskulær hærdning. I disse tilfælde udføres de såkaldte palliative indgreb, som eliminerer ikke selve defekten, men dens konsekvenser. Kunstigt skabte beskeder (anastomoser) mellem store kar, så blodet går rundt om de overbelastede dele af hjertet.
Lad os nu se på behandlingen af erhvervede defekter. Med dem er tingene lidt anderledes.
Hvis PPS udviklede sig på baggrund af gigt, så vil jeg ifølge protokollen helt sikkert bruge antibakteriel terapi med penicillin-antibiotika. Dette punkt er meget vigtigt, da tilstedeværelsen af streptokokbakterier i kroppen kan forårsage udvikling af nye hjertefejl.
Desuden ordinerer jeg altid medicin, der hjælper med at stabilisere patientens tilstand.
Først og fremmest bruges medicin, der bremser udviklingen af hjertesvigt:
- ACE-hæmmere - Perindopril, Ramipril;
- betablokkere - Bisoprolol, Metoprolol;
- diuretika - torasemid;
- aldosteronantagonister - Spironolacton, Eplerenon;
Ved hjerterytmeforstyrrelser bruger jeg antiarytmika - Sotalol, Amiodarone.
Antikoagulerende terapi er også vigtig, da en del af PPS, især mitralstenose, ofte ledsages af atrieflimren, hvor der dannes blodpropper i venstre atriehule, hvilket fører til kardioembolisk slagtilfælde. For at forhindre dette ordinerer jeg warfarin eller lavmolekylære hepariner.
Når patienten er i alvorlig tilstand, når medicinen ikke længere hjælper, sender jeg patienter til kirurgisk behandling.
Der er 2 hovedtyper af operationer med PPP:
- ventil udskiftning;
- rekonstruktive operationer - ventilplastik, kommissurotomi, ballonvalvotomi.
Ventilproteser er mekaniske (kunstige) og biologiske. Deres vigtigste forskel er som følger. Ved installation af en biologisk ventil skal patienten modtage antikoagulantbehandling i de første 3 måneder efter operationen og med implantation af en mekanisk ventil - livet ud. Valget af ventiltype afgøres individuelt hver gang.
Det eneste antikoagulant, der er godkendt til langtidsbrug i kunstige hjerteklapper, er Warfarin.
Mekaniske ventiler er mere holdbare, men deres omkostninger er meget højere end biologiske ventiler.
Hvad bestemmer prognosen: hvor længe lever patienter?
Jeg bliver ofte spurgt - "hvor længe lever de med en hjertefejl?"
Det afhænger af mange faktorer, såsom:
- slags skruestik;
- dens sværhedsgrad;
- graden af hjertesvigt;
- tilstedeværelsen af komplikationer;
- aktualitet af diagnose og behandling;
- opfyldelse af lægens anbefalinger (korrekt indtagelse af lægemidler i overensstemmelse med alle doser osv.);
- kvaliteten af den udførte operation.
Uden operation dør patienter med mange CHD i den tidlige barndom (op til 2-5 år). CHD, hvor en person kan leve til voksenlivet uden kirurgi, omfatter koarktation af aorta, atriefagsdefekt.
Den mest gunstige PPS med hensyn til prognose er mitral, tricuspid regurgitation. Alvorlige komplikationer udvikler sig sjældent og efter lang tid. Ved anden ATS (mitral, aortastenose) dør patienterne cirka 5-10 år efter første symptomdebut.
Moderne behandlingsmuligheder, både farmakologisk og hjertekirurgi, kan forlænge livet for sådanne mennesker op til 60-70 år.
Konsekvenserne af patologi
En patient med hjertesygdom, både medfødt og erhvervet, har en høj risiko for at udvikle akut hjertesvigt (lungeødem, kardiogent shock), som uden hurtig medicinsk indgriben fører til en persons død.
Også mennesker med hjertefejl udvikler koronararteriesygdom meget tidligere, hvilket betyder, at de er flere gange mere tilbøjelige til at udvikle myokardieinfarkt.
Næsten enhver hjertefejl er ledsaget af rytmeforstyrrelser. De farligste af dem er ventrikulære takyarytmier og atrioventrikulær blokade.
Med nogle defekter, på grund af en udtalt overbelastning af lungecirkulationen og refleks vasokonstriktion af lungerne, opstår pulmonal hypertension - en meget alvorlig tilstand, der er vanskelig at reagere på lægemiddelbehandling, der kræver kirurgisk indgreb.
På grund af langvarig udtalt iltsult (hypoxi) af hele kroppen lider immunsystemet, hvorfor patienter med hjertefejl konstant lider af infektionssygdomme, især bronkitis og lungebetændelse.
Med enhver hjertefejl, såvel som tilstedeværelsen af proteseklapper, øges risikoen for infektiøs (bakteriel) endocarditis, en farlig sygdom, der påvirker hjerteklapperne, ofte ender med døden, flere gange.
Casestudie: teenager med aorta-koarktation
Jeg vil citere en interessant case fra min praksis. En mor kom til mig med sin 15-årige søn, som siden den tidlige barndom har været generet af hovedpine, kuldegysninger og en uforståelig svaghed i benene. I en alder af 7 lå drengen på hospitalet på pædiatrisk afdeling, hvor han fik konstateret forhøjet blodtryk op til 150/90 mm Hg. Blev diagnosticeret med "hypertension", ordineret medicin. Patienten tog medicin uregelmæssigt. Patientens unge alder, såvel som fraværet af hypertension hos mor og far, fik mig til at tvivle på diagnosen og mistænke forhøjet blodtryks "sekundære karakter".
Ved en generel undersøgelse af patienten kunne jeg udover forhøjet blodtryk (155/90 mm Hg) konstatere en svækket pulsation i benens arterier og en systolisk mislyd bagtil i niveau med den nederste vinkel af scapula. Jeg bestilte et ekkokardiogram, som viste en fortykkelse af venstre ventrikel og et område med indsnævring i thoraxaorta. Et andet tegn på coarctation af aorta var tydeligt synligt på roentgenogrammet - usulation af ribbenene (ujævn kontur). Patienten gennemgik en kirurgisk operation - plastikkirurgi af det indsnævrede område af aorta. Drengens tilstand forbedredes, blodtrykket vendte tilbage til det normale, og behovet for medicin til at korrigere blodtrykket forsvandt.
Ekspertråd: At leve med hjertesygdom
Jeg vil gerne give et par anbefalinger, der vil hjælpe med at undgå de fleste af de negative konsekvenser og øge effektiviteten af behandlingen:
- sport - professionel træning skal stoppes. Let fysisk aktivitet er tilladt;
- regelmæssige kontroller – det er lige meget, om du har fået en vellykket operation som barn eller for nylig har fået konstateret mild mitralregurgitation. Med en hjertefejl er det nødvendigt at besøge en kardiolog mindst en gang hvert halve år eller om året for at lave et EKG og ekko-KG for at kontrollere tilstanden af hjertefunktioner samt for at overvåge forekomsten af mulige komplikationer;
- bordsalt - hvis du har vist sig at have tegn på kronisk hjertesvigt, og du har fået ordineret medicin til behandling, for deres større effektivitet, skal du begrænse brugen af bordsalt med mad til 2-3 gram om dagen;
- Warfarin - Dette lægemiddel ordineres ofte for at forhindre blodpropper hos patienter med hjertesygdom. For at modtagelsen er effektiv og samtidig sikker, skal du regelmæssigt tage en blodprøve (koagulogram). INR-indikatoren i denne undersøgelse bør være mere end 2, men mindre end 3;
- besøge en ørelæge - hvis du er blevet diagnosticeret med PPS af reumatisk oprindelse, skal du sørge for at konsultere en ØNH-læge, da hovedårsagen til gigt er tonsillitis (tonsillitis). I nærvær af kronisk tonsillitis er behandling af mandlerne (vask, antibiotika) nødvendig, og muligvis deres fjernelse. Dette er nødvendigt for at forhindre gentagelse af gigt og forekomsten af en ny hjertefejl.
- forebyggelse af infektiøs endocarditis - alle mennesker med hjertefejl og proteseklapper har en øget risiko for at udvikle infektiøs endocarditis. Derfor, for at forhindre det, skal de tage penicillin-antibiotika (Amoxicillin, Ampicillin) én gang, cirka 30 minutter / 1 time før medicinske procedurer (tandudtrækning, bronkoskopi, cystoskopi osv.).